- 免费试听
- 免费直播

12月31日 14:00-18:00
详情
时间待定
详情2021年临床助理医师考试辅导:影响分娩的四大因素,相信是考生们关注的事情,医学教育网小编整理了考试重点内容,希望对考生复习有所帮助。
第六章 正常分娩
妊娠满28周及以上,胎儿及其附属物自临产开始至由母体全部娩出的全过程,称为分娩。妊娠满28周至不满37足周间分娩,称为早产;妊娠满37周至不满42足周间分娩,称为足月产;妊娠满42周及以后分娩,称为过期产。
【敲黑板】

第一节 影响分娩的因素
影响分娩的四大因素为产力、产道、胎儿及精神心理因素。若各因素均正常并能相互适应,胎儿顺利经阴道自然娩出,为正常分娩。
一、产力
将胎儿及其附属物从宫腔内逼出的力量,称为产力。产力包括子宫收缩力、腹肌、膈肌收缩力和肛提肌收缩力。
(一)子宫收缩力
是产力最主要的部分,贯穿于分娩全过程。通过子宫收缩使子宫下段和子宫颈进行性短缩,宫口扩张,胎儿下降,最后将胎儿及其附属物自产道娩出。临产后的正常宫缩具有以下特点(三性一作用):
1.节律性 产妇主诉为“阵痛”,子宫节律性收缩是临产重要标志。临产开始时,宫缩持续约30秒,间歇期5~6分钟。随着产程进展,子宫收缩的频率逐渐增加,强度逐渐加强,子宫内压逐渐加大。至第二产程,宫缩持续时间可长达60秒、间歇期可缩短至1~2分钟。宫缩强度亦随产程进展也逐渐增强,子宫腔内压力于临产初期的20~30mmHg升高至第二产程期间的100~150mmHg,而间歇期宫腔内压力仅为6~12mmHg。
注意:宫缩必须有间歇,且宫缩间歇子宫必须完全放松,以便子宫、胎盘、胎儿获得供血供氧。无间歇的持续性子宫收缩称为强制性宫缩,可导致胎儿窘迫,甚至死产。
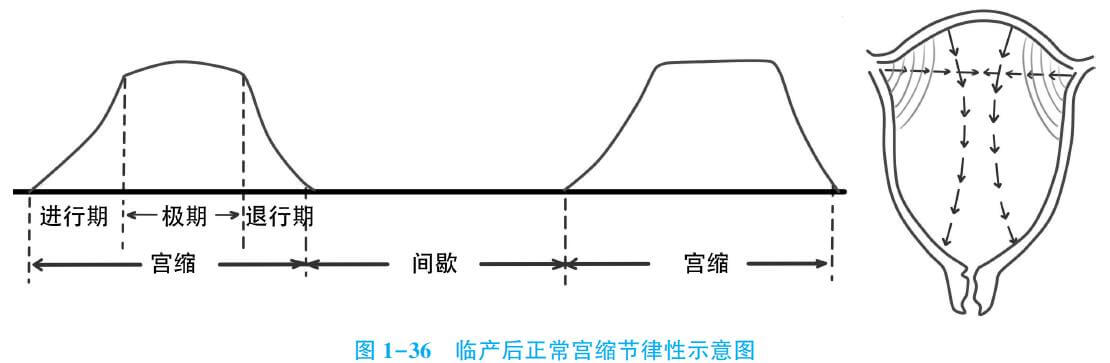
2.对称性 正常的宫缩对称的起自两侧子宫角部,先以微波形式向子宫中线集中,然后以每秒约2cm速度向子宫下段扩散,约15秒均匀协调地遍及整个子宫,此为子宫收缩的对称性。按由子宫角→子宫底→子宫体部的顺序进行收缩。
3.极性 子宫收缩力的强弱沿极性方向逐渐下降。宫缩以子宫底部最强最持久,子宫底部收缩力的强度几乎是子宫下段的2倍,此为子宫收缩的极性。
4.缩复作用 子宫收缩时,子宫体部肌纤维短缩变宽,收缩之后肌纤维虽又重新松弛,但不能完全恢复到原来的长度,经过反复收缩,肌纤维越来越短,使得宫腔内容积越来越小,迫使胎儿下降,这种现象称为缩复作用。
(二)腹壁肌及膈肌收缩力
为胎头压迫直肠时,产妇有排便感而自行向下屏气用力,使腹内压增高,促使胎儿娩出。是第二产程时娩出胎儿的重要辅助力量。腹压在第二产程,特别是第二产程末期配合宫缩时运用最有效。腹压在第三产程还可促使胎盘娩出。
(三)肛提肌收缩力
肛提肌收缩力是唯一向上向前的力量。与子宫收缩力、腹肌膈肌收缩力形成合力,可以协助胎先露部在骨盆腔进行内旋转,以适应骨盆轴的曲度。当胎头枕部露于耻骨弓下时,能协助胎头仰伸及娩出。此外肛提肌收缩力有助于胎盘娩出。
【经典例题1】
临产后正常的子宫收缩起自
A.宫底部
B.宫颈部
C.子宫下段
D.两侧宫角部
E.两侧子宫侧壁
【经典例题2】
分娩中协助胎先露在骨盆中内旋转的肌肉是
A.子宫平滑肌
B.会阴浅横肌
C.会阴深横肌
D.肛门括约肌
E.盆底肛提肌
【参考答案】 1.D;2.E
【敲黑板】
子宫收缩力——最主要的产力,贯穿于分娩全过程;
腹肌及膈肌收缩力、肛提肌收缩力——只在第二、三产程起辅助作用。
二、产道
产道是胎儿娩出的通道,分为骨产道与软产道两部分。
(一)骨产道
1.骨盆平面



2.骨盆轴与骨盆倾斜度
(1)骨盆轴:连接骨盆各假想平面中点的曲线,又称产轴,是胎儿娩出的路径。此轴上段向下向后,中段向下,下段向下向前。畸形骨盆,骨盆轴异常。
(2)骨盆倾斜度:是指妇女站立时,骨盆入口平面与地平面所形成的角度,一般为60°,若角度过大,如>70°时,常阻碍胎头的衔接、下降和内旋转。
(二)软产道
软产道是由子宫下段、宫颈、阴道及骨盆底软组织构成的管道。
1.子宫下段的形成 子宫下段由非孕时长约1cm的子宫峡部延展而形成。临产后子宫体部与子宫下段的肌肉收缩形式不同,子宫体部因缩复作用肌肉越来越厚,而子宫下段被牵拉扩张,上厚下薄——两者之间的子宫内面形成一环状隆起,称为生理缩复环。正常情况下,此环看不见、摸不到。
2.子宫颈变化
(1)子宫颈管消失:临产前的宫颈管长2~3cm,临产后,子宫颈受子宫体收缩的牵拉和前羊膜囊楔形下压的作用,使子宫颈向上、向外伸展,使宫颈管形成漏斗形,随后宫颈管逐渐短缩直至消失。
(2)子宫口扩张:子宫收缩及缩复作用向上牵拉使得宫口扩张。宫口从0扩张到10cm时,妊娠足月胎头方能通过。
初产妇多是宫颈管先消失,而后宫口扩张,故而产程进展较慢;经产妇则多是宫颈管消失与宫口扩张同时进行,产程进展更快。
【知识链接】
初产妇与经产妇产程异常的诊断标准不一样。
3.骨盆底、阴道及会阴的变化 胎先露部下降至骨盆底,肛提肌收缩使5cm厚的会阴体变薄到仅2~4mm,分娩时若保护不当,可造成会阴体裂伤。
【敲黑板】
请思考,若有梗阻性难产(梗阻,即:胎儿卡住了,下不去),会发生什么?
→宫缩会使子宫体越来越厚,而子宫下段越来越薄、越长。
→生理性缩复环越来越明显、位置越来越向上移动。
→于孕妇腹壁上可看到、摸到的、随宫缩上下移动的环形凹陷,称病理性缩复环。
→诊断:先兆子宫破裂。
→处理:立即剖宫产。若不尽快处理,最终结局是子宫破裂(子宫下段撕裂)。

三、胎儿
胎儿能否顺利通过产道,还取决于胎儿大小、胎位及有无造成分娩困难的胎儿畸形。
(一)胎儿大小
胎头颅骨在分娩过程中,通过颅骨轻度移位重叠使头颅变形,缩小头颅体积,有利于胎头的娩出。但当胎儿过大致胎头径线过大时,尽管骨盆大小正常,也可因相对头盆不称造成难产。胎头径线主要有:
1.双顶径 是胎头的最大横径,为两顶骨隆突间的距离,临床用B型超声判断胎头大小,妊娠足月时平均值约为9.3cm。
2.枕额径 为鼻根上方至枕骨隆突间的距离,胎头以此径衔接,妊娠足月时平均值11.3cm。
3.枕下前囟径 最小的径线,为前囟中央至枕骨隆突下方间的距离,胎头俯屈后以此径通过产道,妊娠足月时平均值9.5cm。
4.枕颏径 又称大斜径,妊娠足月时平均值为13.3cm。

(二)胎位
纵产式(头先露或臀先露)胎体纵轴与骨盆一致,容易通过产道。头先露是胎头先通过产道,较臀先露更容易娩出。横产式(肩先露)胎体纵轴与骨盆垂直,妊娠足月儿不可能经阴道分娩,对母体威胁大。
(三)胎儿畸形
若胎儿畸形造成某一部分异常发育,如脑积水、联体儿等,通过产道常发生困难。
四、精神心理因素
产妇的精神心理因素可以影响产力。开展康乐生产、家庭式产房有助改善此因素。
推荐阅读:
2021年临床助理医师实践技能冲刺备考,3小时快速搞定!只要2元
2021年临床助理医师实践技能直播班全新上线,限时立减100元!
去年临床助理医师实践技能第二站体格检查还原考点练习题20道(附解析)
以上是”2021年临床助理医师考试辅导:影响分娩的四大因素“的内容,希望对考生备考有所帮助,预祝考生顺利通过2021年临床助理医师考试。
